Qu’est-ce que c’est ?
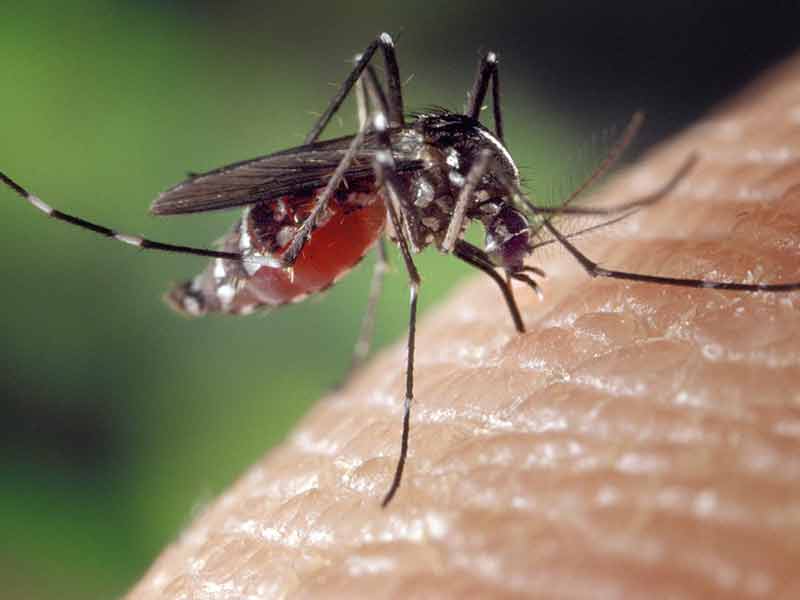
La trypanosomiase africaine ou maladie du sommeil est une infection parasitaire transmise à l’homme par la piqûre de la mouche tsé-tsé ou glossine.
A la suite de leur pénétration cutanée, les trypanosomes se multiplient localement avant de se disséminer dans le sang et le système nerveux central déterminant une infection de l’ensemble des structures cérébrales.
Causes et facteurs de risque
Cette maladie est dû à des parasites appartenant au genre Trypanosoma : Trypanosoma gambiense principalement, ou Trypanosoma rhodiesense .
Elle est observée en Afrique subsaharienne.
Causes et facteurs de risque
L’incubation de la maladie est silencieuse et de durée variable (de quelques semaines à plusieurs mois ou années). Elle s’accompagne parfois quelques jours après la piqûre d’une lésion ressemblant à un furoncle, siégeant habituellement sur une zone de peau découverte mais pouvant facilement passer inaperçue sur une peau pigmentée.
Dans sa forme la plus typique, la maladie débute par une fièvre accompagnée de polyadénopathies (ganglions palpables). D’autres signes peuvent survenir : augmentation de volume du foie et de la rate, éruption cutanée, accélération de la fréquence cardiaque, oedème du visage.
Les symptômes neurologiques apparaissent progressivement : agitation nocturne, somnolence le jour, crises d’épilepsies, tremblements, incoordination des mouvements.
La consultation
Devant la gravité de la maladie, le diagnostic de trypanosomiase africaine doit être évoqué devant l’existence d’une fièvre, d’une augmentation de volume d’un ou plusieurs ganglions ou de signes neurologiques chez un patient ayant séjourné en Afrique Noire.
Examens et analyses complémentaires
Ils peuvent apporter des éléments en faveur du diagnostic : anémie, diminution du nombre de plaquettes.
Une ponction lombaire pourra mettre en évidence des perturbations du liquide céphalo-rachidien.
Le diagnostic de certitude est apporté par la mise en évidence des trypanosomes dans le sang, la moelle osseuse, les ganglions ou le liquide céphalo-rachidien.
La mise en évidence d’anticorps dans le sang ou le liquide céphalo-rachidien peut être contributive au diagnostic.
Evolution de la maladie
En l’absence de traitement, le pronostic de la maladie est sombre, très souvent fatale et peut être aggravé par une altération cardiaque.
La suite après cette publicité
Ne pas confondre avec…
Une fièvre au retour d’un pays tropical doit faire également redouter le paludisme (fièvre, signes neuro-psychiques dans les formes graves, anémie).
Traitement
Il doit être entrepris en milieu hospitalier, les médicaments utilisés ayant des effets secondaires et une surveillance clinique et biologique étant indispensable.
Au cours de la phase initiale de la maladie, son traitement est efficace avec de médicaments ayant peu d’effets secondaires et peu onéreux: pentamidine ou suramine, d’où l’importance d’un diagnostic précoce.
En cas d’atteinte nerveuse (deuxième phase de la maladie), le traitement est plus difficile et surtout toxique. Lemélarsoprol est utilisé en 3 injections renouvelées 3 fois à 10 jours d’intervalle mais le médicament lui-même peut être mortel dans environ 5 % des cas. La possibilité de ces effets secondaires graves peuvent faire préférer d’autres médicaments comme l’éflornithine ou le nifurtimox, très onéreux, donnent de bons résultats.
La prévention repose sur l’utilisation de vêtements couvrants et de pommades répulsives en zone géographique à risque.